Будова серцевого м'яза людини, її властивості та які процеси проходять у серці. Фізіологія серця тварин
Серцевий м'яз має збудливість, провідність, скоротливість (як і скелетний м'яз) і автоматію. Автоматія– це здатність клітин чи тканин збуджуватися під впливом імпульсів які у них самих без зовнішніх подразників.
У серці імпульси виникають і поширюються за провідною системою серця. До складу провідної системи входить:
1) синусний вузол (розташовується в гирлі падіння порожнистих вен). Це водій ритмів 1-го порядку. Він генерує імпульси з частотою 60-80 хв.
2) атріовентрикулярний вузол, що розташовується на межі передсердь шлуночками. Генерує імпульси з частотою 40-60 хв.
3) праві, ліві ніжки пучка Гісса. Проходять по міжшлуночковій перегородці. Генерує імпульси з частотою 15-30 хв.
4) волокна Пуркіньє. Розташовуються в товщі стінок шлуночків. 5-10 за хв.
Швидкість проведення збуджень щодо міокарда передсердя та шлуночків становить 1 м/с. Порушення серцевого м'яза, як і ін. збудливих тканин супроводжується зміною різниці елек-х потенціалів між внутрішньою та зовнішньою поверхнею м'язового волокна. Тривалість потенціалу впливу змінюється залежно від ритму скорочень. Після збудження серцевий м'яз стає незбудливим на роздратування будь-якої сили. Цей стан не збудливості називається абсолютною рефрактерністю.
32. Серцевий цикл
Скорочення відділів серця називається систолою, а розслаблення – діастоли.
Початком є скорочення передсердь. Це одна фаза. При систолі передсердь тиск крові підвищується до 5-8 мм.рт.ст. і кров надходить із передсердь у шлуночки, де тиск нижчий. Триває систола 0,1 с. Потім настає систола шлуночка. А передсердя у цей момент розслабляються і починається у цьому стані 0,8 с. Систола шлуночків складається з 2 фаз: 1) фаза напруги; 2) фаза вигнання.
Фазу напруги в шлуночках р продовжує підвищуватися, стулчасті клапани стуляються, що перешкоджає зворотному току крові, а коли р стає в шлуночках вище, ніж в аорті стовбура, кров під великим тиском викидається в судини. При розслабленні р в аорті легеневому стовбурі стає вищим, замикаються півмісячні клапани і кров рухається судинами. Систоли живуть (шлуночок) 0,3 сек, діаст - 0,5 сек. Діастола шлуночків частково збігається з діастоли передсердь. Повний серцевий цикл 0,8 сек.
РЕГУЛЯЦІЯ РОБОТИ СЕРЦЯ
Здійснюється нервовим та гуморальним шляхом. Основний центр - судинно-руховий, який знаходиться в довгастому мозку. До серця підходить симпатичні та парасимпатичні волокна. Симпатичні волокна збільшують силу, частоту та амплітуду серцевих скорочень. Парасимпатичні волокна мають протилежний ефект. У регуляції серця бере участь і кора мозку. Так у спортсменів на старті ЧС відповідає частоті як під час бігу. Різні емоційні прояви людини: гнів, радість, смуток призводить до зміни ЧС. На серці реалізуються багато міжсерцевих рефлексів, завдяки яким забезпечується відповідність серцевої діяльності потребам організму.
У самому серці є також велика кількість рецепторів, які розташовуються у всіх шарах. Роздратування цих рецепторів змінює роботу серця. Наприклад, при розтягуванні кров'ю правого передсердя іде почастішання серцевих скорочень (рефлекси Бейнбріджа). Гуморальне регулюванняпосилює та сприяє збільшенню чсс гормони: адреналін, норадреналін, гормон щитовидної залози- Тираксил. Уповільнює роботу серця - ацетилхолін, має значення та вміст електролітів. Наприклад, надлишок К пригнічує діяльність серця. Надлишок Са навпаки.
СУДИННА СИСТЕМА
Найближчі до серця артерії виконують функції проведення крові. Вони перетворюють її на переривчастий струм на безперервний. Тому в стінці великих артерій розвинені еластичні волокна та мембрани. Ці судини називаються артеріями еластичного типу. У середніх та дрібних артеріях інерція серцевого викиду слабшає. І для подальшого руху крові потрібне власне скорочення стінки. У стінках цих артерій багато гладких м'язових волокон. Це артерії м'язового типу. Далі йдуть артеріоли. У місцях їх розгалужень знаходяться скупчення м'язових клітин – це свинктори. Завдяки їм забезпечується перерозподіл кровотоку на користь працюючих органів. Капіляри служать для обміну газу та поживних речовин. Завдяки повільному кровотоку та величезній площі зіткнення з навколишніми тканинами капіляри забезпечують обмінні процеси. По венах кров рухається у протилежному напрямку, щоб не було ритоградного руху крові, у венах знаходяться клапани. Всі судини відповідно до їх будови та функції ділять на 3 групи: 1) присердні судини: починаються та закінчуються у відділах серця (аорта, верхні та нижні порожнисті вени, легеневий стовбур та легеневі вени);
2) магістральні судини служать для розподілу крові організмом. До них відносять екстроорганні артерії типу м'язових (волок), ШКТ.
3) внутрішньоорганні судини (внутрішньоорганні артерії та вени) та мікроциркуляторні русла (артеріоли, капіляри).
ВЕНТИЛЯЦІЯ ЛЕГКИХ
Це обсяг повітря, що видихається і вдихається в одиницю часу. Зазвичай вимірюють хвилинний об'єм дихання (мод). При спокійному диханні мод становить 6-9 л.
Вентиляція легень залежить від глибини та частоти дихання.
Газообмін у легень здійснюється в альбіолах. Вентиляція альбіол ‹ вентиляції легень на величину мертвого простору. При навантаженні ефективніше глибоке диханняніж поверхневе, т.к. Більшість обсягу повітря при поверхневому диханні витрачається вентиляцію мертвого простору.
МОД = 800 мл
РУХ КРОВІ ПО СУДІНКАХ
Завдяки скороченням серця кров виштовхується у великий і малий кола кровообігу, т.к. кровоносні судини є системою трубок, то рух крові підпорядковується законам гідродинаміки. Відповідно до цих законів руху рідини визначається: тиском, під яким рухається рідина та опором, який відчуває рідина при терті об стінки судини. Кількість рідини, що протікає через трубу прямо пропорційно різниці тисків на початку і наприкінці труби і обернено пропорційно опору.
Т.к. р наприкінці системи = 0, отже, Q= P/R
P - у порівн. р в аорті;
Q - у крові виганяється серцем в хв.;
R – величина судинного опору;
На відміну від руху рідини по трубах кров рухається переривчастим струменем під час систоли. Але вже досить швидко потік крові стає не переривчастим. Завдяки пружності стінок аорти, легеневого стовбура та великих артерій. Частина кінетичної енергії під час систоли витрачається на розтяг стінок великих артеріальних судин. Коли систола закінчується, стінки артерій через свою еластичність повертається до вихідного стану і забезпечують р, яке у фазу діастоли переміщує кров судинами. Периферичний опір судинної системи складається з багатьох опорів кожної судини. Найбільше опір виникає у артеріолах, тому систему артеріол називають судинами опору чи резистивними судинами. Внаслідок опору рівень р у крові змінюється. У великих судинах р падає на 10% від вихідного рівня. А в артеріолах та капілярах на 85%. У малому колі кровообігу опір у 5 ‹ ніж у великому. Однак і в малому колі найбільший опір чинять найдрібніші артерії та артеріоли.
Серце по праву - самий головний органлюдину, адже вона перекачує кров і відповідає циркуляцію організмом розчиненого кисню та інших поживних речовин. Його зупинка на кілька хвилин може спричинити незворотні процеси, дистрофію та відмирання органів. З цієї ж причини хвороби та зупинка серця є однією з найпоширеніших причин смертності.
Якою тканиною утворене серце
Серце - порожнистий орган розміром приблизно з кулак людини. Воно практично повністю утворене м'язовою тканиною, тому багато хто сумнівається: серце – це м'яз чи орган? Правильна відповідь на це питання – орган, утворений м'язовою тканиною.
Серцевий м'яз називається міокард, його будова істотно відрізняється від решти м'язової тканини: утворена вона клітинами-кардіоміоцитами. Серцева м'язова тканинамає поперечну смугу структуру. У її складі є тонкі та товсті волокна. Мікрофібрили - скупчення клітин, які утворюють м'язові волокна, зібрані в пучки різної довжини.
Властивості серцевого м'яза – забезпечення скорочення серця та перекачування крові.
Де знаходиться серцевий м'яз? Посередині між двома тонкими оболонками:
- Епікард;
- Ендокардом.
Перед міокарда доводиться максимальна кількістьмаси серця.
Механізми, які забезпечують скорочення:

У циклі роботи серця виділяють дві фази:
- Відносну, за якої клітини реагують на сильні подразники;
- Абсолютну – коли протягом певного проміжку часу м'язова тканина не реагує навіть на дуже сильні подразники.
Механізми компенсації
Нейроендокринна система захищає серцевий м'яз від перевантажень та допомагає зберегти здоров'я. Вона забезпечує передачу "команд" міокарду, коли потрібно збільшити частоту серцевих скорочень.
Причиною для цього може стати:
- Певний стан внутрішніх органів;
- реакція на умови довкілля;
- Подразники, у т. ч. нервові.
Зазвичай у цих ситуаціях у великій кількості виробляється адреналін та норадреналін, щоб «врівноважити» їхню дію, потрібне збільшення кількості кисню. Чим частіше ЧСС, тим більший обсяг насиченої киснем крові розноситься організмом.
Особливості будови серця
Серце дорослої людини важить приблизно 250-330 р. У жінок розмір цього органу менше, як і об'єм крові, що перекачується.
Складається воно з 4 камер:
- Двох передсердь;
- Двох шлуночків.
Через праву серця часто проходить мале коло кровообігу, через лівий – великий. Тому стінки лівого шлуночка зазвичай більші: щоб за одне скорочення серце могло виштовхнути більший об'єм крові.
Напрямок і об'єм крові, що виштовхується, контролюють клапани:
- Двостулковий (мітральний) – з лівого боку, між лівим шлуночком та передсердям;
- Тристулковий - з правого боку;
- Аортальний;
- Легеневий.
Патологічні процеси у серцевому м'язі
При невеликих збоях у роботі серця включається компенсаторний механізм. Але нерідкі стани, коли розвивається патологія, дистрофія серцевого м'яза.
До цього призводять:
- Кисневе голодування;
- Втрата м'язової енергії та ряд інших факторів.
М'язові волокна стають тоншими, а недолік обсягу замінюється фіброзною тканиною. Дистрофія зазвичай виникає у зв'язці з авітамінозами, інтоксикаціями, анемією, порушеннями в роботі ендокринної системи.
Найчастішими причинами такого стану є:
- Міокардит (запалення серцевого м'яза);
- Атеросклероз аорти;
- Підвищений артеріальний тиск.
Якщо болитьсерце: найчастіші захворювання
Серцевих захворювань досить багато, і не завжди вони супроводжуються болем саме у цьому органі.
Часто в цій галузі віддаються болючі відчуття, що виникають в інших органах:
- Шлунку;
- Легких;
- При травмі грудної клітки.
Причини та характер болю
Больові відчуття в ділянці серця бувають:
- Гострими, що пронизують, коли людині боляче навіть дихати. Вони вказують на гострий серцевий напад, інфаркт та інші небезпечні стани.
- Ниючавиникає як реакція на стрес, при гіпертонії, хронічних захворюваннях серцево-судинної системи.
- Спазмякий віддає в руку або лопатку.

 Часто біль у серці пов'язаний з:
Часто біль у серці пов'язаний з:
Але нерідко виникає й у стані спокою.
Усі болі у цій галузі можна розділити на дві основні групи:
- Ангінозні, або ішемічні- Пов'язані з недостатнім кровопостачанням міокарда. Часто виникають на піку емоційного переживання, також при деяких хронічних захворюваннях стенокардії, гіпертонії. Характеризується відчуттям стискання або печіння різної інтенсивності, часто віддає в руку.
- Кардіологічні турбують пацієнта практично постійно. Носять слабкий ниючий характер. Але біль може ставати різким при глибокому вдиху чи фізичних навантаженнях.

Основними властивостями серцевого м'яза, що визначають безперервне ритмічне скорочення серця протягом усього життя організму, є автоматія, збудливість, провідність та скоротливість.
Автоматія.Під автоматією розуміють здатність серцевого м'яза ритмічно збуджуватися і скорочуватися без будь-яких зовнішніх по відношенню до серця впливів, тобто. без участі нервової системита гуморальних факторів, що доставляють до серця кров'ю.
Доказом автоматії серця послужили такі спостереження та експерименти.
Ізольоване серце, тобто виведене з організму і поміщене в живильний розчин, продовжує мимоволі скорочуватися. Навіть розрізане на шматочки, воно скорочується в тому ж ритмі, що й у здорової тварини. Якщо у тварини денервувати серце, тобто перерізати всі нервові стовбури, що підходять до серця, воно продовжує скорочуватися.
На здатності працювати без впливу зовнішніх подразників ґрунтується пересадка серця. Пожвавлення серця, що зупинилося досягається відновленням спонтанної активності серця, його автоматії.
У чому причина такого унікальної властивостісерця? У більшості безхребетних тварин автоматія пов'язана з нервовими гангліями, розташованими поблизу серця, тобто має нейронну природу. У всіх хребетних тварин і в частині безхребетних автоматія серця обумовлена не нервовими, а м'язовими клітинами, які мимоволі деполяризуються після кожного потенціалу дії. Ці клітини називаються пейсмекерами, що «задають серцевий ритм», або водіями серцевого ритму. Така теорія автоматії серця називається міогенною.
Здатність до автоматії мають атипові м'язові клітини, що становлять провідну систему серця.
Провідну роль автоматії грає синусний вузол. Він має найвищу активність у порівнянні з іншими ділянками провідної системи, частота імпульсації в ньому найбільш висока, і він задає певну частоту скорочення серця в стані фізіологічного спокою. Такий ритм зазвичай називають синусним ритмом, а синусний вузол - водієм ритму серця першого порядку.
Якщо відокремити лігатурою синусний вузол від передсердь (досвід Станніуса), то зазвичай серце зупиняється. Однак через деякий час воно знову починає скорочуватися, але в більш рідкісному ритмі. Цей ритм «задає» наступний вузол провідної системи – атріовентрикулярний. Більше рідкісні скорочення серця обумовлені тим, що збудливість атриовентрикулярного вузла менше, ніж синусного. Цей вузол називають водієм ритму серця другого порядку.Якщо ж і атріовентрикулярний вузол перестає генерувати збудження, то водієм ритму серця стає пучок Гіса, але збудливість його ще менше; пучок Гіса називають водієм ритму третього порядку.
У звичайних умовах атріовентрикулярний вузол та пучок Гіса лише проводять збудження від синусного вузла. Їхня власна автоматія як би пригнічена головним пейсмекером, і лише при розвитку патологічного процесу, що припиняє функцію
синусного вузла, свій ритм нав'язують нижчі вузли. Вони є латентними або прихованими, або потенційними пейсмекерами.
Яка природа автоматії? Методами електрофізіології встановлено, що потенціал дії (ПД) клітин провідної системи відрізняється від інших м'язових та нервових клітин. Під час розслаблення серця – діастоли – починається повільно наростаюча деполяризація мембрани, яка потім переходить у фазу швидкої деполяризації (рис. 6.3, а).Фаза реполяризації в пейс-мекерах є досить тривалою, в пейсмекерах синусного вузла вона має виражене плато замість піку потенціалу. Відразу після повернення мембранного потенціалу до рівня потенціалу спокою знову починається повільна діастолічна деполяризація мембрани, і коли різницю потенціалів між зовнішньою та внутрішньою поверхнями мембрани зменшується до певного критичного, або порогового рівня, раптово виникає новий крутий зсув електричного заряду клітини, що свідчить.
Інтервал між двома ПД залежить від тривалості повільної діастолічної деполяризації, її величини та порогового рівня серцевого ПД. Якщо швидкість деполяризації зменшує-
Ся (наприклад, при охолодженні синусного вузла), то граничний рівень деполяризації настає пізніше, частота ПД та скорочень серця зменшуються. При зростанні швидкості деполяризації мембрани, навпаки, граничний рівень деполяризації виникає раніше і це призводить до почастішання збудження серця. Почасти цим пояснюється збільшення серцевої діяльності при підвищенні температури тіла.
Повільна діастолічна деполяризація обумовлена особливостями іонної проникності мембрани пейсмекерів. Як і інших клітинах, електричні процеси в мембранах міокарда є наслідком пасивного і активного переміщення іонів натрію і калію через найтонші канали (пори) в мембрані, проникність яких регулюється зарядженими частинками - іонами Са 2+ або Мп 2 . Повільна діастолічна деполяризація пояснюється тим, що під час реполяризації частина натрієвих каналів не інактивується і здійснюється повільний вхід спочатку натрію, а потім кальцію в мембрану. Коли кількість іонів натрію, що проникли в клітину, знизить мембранний потенціал до критичного рівня, настає швидка фаза деполяризації та ПД досягає свого максимального рівня.
Теоретично про автоматію пейсмекерів ще багато неясного, і розкриття найтонших механізмів електричних процесів, які у серці, - актуальне завдання сучасної кардіології.
Збудливість.Збудливість – властивість серцевого м'яза переходити у стан збудження під впливом різних подразників.
У природних умовподразником є ПД, що виникає в синусному вузлі і поширюється за провідною системою серця до робочих кардіоміоцитів. При деяких захворюваннях серця роздратування може виникати в інших ділянках, які генерують власні ПД, і тоді серцевий ритм буде порушений через взаємодії різних за частотою і фазою ПД. В експериментах на тваринах як подразників можуть бути використані механічні, термічні або хімічні впливи, якщо їх величина перевищує поріг збудливості серця.
При хворобах серця, що супроводжуються порушенням серцевого ритму, хворим вживлюють у серці мініатюрні електроди, що живляться від батарейок. Імпульси струму подаються безпосередньо на серце та збуджують у ньому ритмічні імпульси. При раптовій зупинці серця або порушенні синхронізації окремих м'язових волокон можлива дія на серці прямо через шкірний покрив сильним коротким електричним розрядом напругою кілька кВт. Це спричиняє одночасне збудження всіх м'язових волокон, після чого відновлюється робота серця.
Під час збудження у серці виникають фізико-хімічні, морфологічні та біохімічні зміни, що призводять до скорочення робочого міокарда. Одними з ранніх ознак збудження є активація натрієвих каналів та дифузія іонів натрію з міжклітинної рідини через мембрану, що призводить до її деполяризації та виникнення ПД.
У клітинах робочого міокарда ПД дорівнює 80...90 мВ, при ПД Ю0...120мВ повільна діастолічна деполяризація на відміну пейсмекерів відсутня. Швидкість наростання деполяризації велика, висхідна частина ПД дуже крута, але реполяризація протікає уповільнено, і мембрана залишається деполяризованою протягом сотень мілісекунд (див. рис. 6.3, б).
Таким чином, тривалість ПД у міокардіоцитах у багато разів більша, ніж в інших м'язових волокнах. Завдяки цьому всі м'язові волокна передсердь або шлуночків встигають скоротитися до того, як якесь із цих волокон почне розслаблятися. Тому фаза реполяризації продовжується протягом усієї систоли. Під час розвитку ПД збудливість серця, як та інших збудливих тканин, змінюється. Під час деполяризації збудливість серця різко знижується. Це – фаза абсолютної рефрактерності. Причиною є інактивація натрієвих каналів, що припиняє надходження нових іонів натрію в мембрану. Якщо в кістяковому м'язі абсолютна рефрактерність дуже короткочасна, вимірюється десятими частками мілісекунди і закінчується на початку скорочення м'яза, то в серці абсолютна незбудливість триває весь період систоли. Практично це означає, що якщо під час систоли на серці діє будь-який подразник, навіть надпорогові, то серце на нього не реагує. Тому на відміну від скелетних м'язів серце не здатне до тетанічних скорочень та захищене від надто швидкого повторного збудження та скорочення. Усі скорочення серцевого м'яза поодинокі. При дуже великій частоті імпульсів збудження серце скорочується не так на кожен ПД, але в ті, що надходять після закінчення абсолютної рефрактерності.
Під час низхідної фази реполяризації, яка збігається з початком розслаблення серцевого м'яза, збудливість серця починає відновлюватися. Це – фаза відносної рефрактерності. Якщо на початку діастоли на серці діє додатковий подразник, то серце готове відповісти на нього новою хвилею збудження. Позачергове збудження та скорочення серця під дією подразника в період відносної рефрактерності називається екстрасистолою.
Якщо вогнище позачергового збудження знаходиться в синусному вузлі, то це призводить до передчасного виникнення сер-
очного циклу, при цьому послідовність скорочень передсердь і шлуночків не змінюється. Якщо ж збудження виникає у шлуночках, то після позачергового скорочення (екстрасистоли) з'являється подовжена пауза. Інтервал між екстрасистолою та наступною (черговою) систолою шлуночків називається компенсаторною паузою(Рис. 6.4.).
Компенсаторна пауза пояснюється тим, що екстрасистола, як і всяке скорочення серцевого м'яза, супроводжується рефрактерною паузою. Черговий імпульс, що виникає в синусному вузлі, приходить у шлуночки під час абсолютної рефрактерності та не викликає їх скорочення. Нове скорочення настане лише у відповідь наступний імпульс, коли збудливість міокарда відновиться.
Після відносної рефрактерності у серці настає дуже короткий період підвищеної збудливості – екзальтації, коли серце готове відповісти навіть на подпорогове подразнення.
Провідність.Провідність - властивість серцевого м'яза проводити збудження.
Як сказано, імпульс збудження (ПД), виникаючи в пейс-мекерах синусного вузла, поширюється спочатку на передсердя. У передсердях, де дуже невелика кількість атипових м'язових волокон, що проводять, збудження поширюється не тільки по них, але і по робочих кардіоміоцитах. Це пояснює невелику швидкість поширення збудження у передсердях.
Оскільки синусний вузол розташований у правому передсерді, а швидкість передачі ПД невелика, то збудження правого передсер-
Дія починається трохи раніше, ніж лівого. Скорочення ж лівого та правого передсердь відбувається одночасно.
Після того, як збудження охопить м'язи передсердь, вони скорочуються, а збудження концентрується та затримується в атріовентрикулярному вузлі. Атріовентрикулярна затримка триває до закінчення скорочення передсердь і лише після цього збудження переходить на пучок Гіса. Таким чином, біологічне значення атріовентрикулярної затримки полягає у забезпеченні послідовності скорочень передсердь та шлуночків. Одночасне їх скорочення іноді буває при дуже серйозній патології, коли збудження виникає не в синусному вузлі, а в атріовентрикулярному і поширюється в обидва боки від атріовен-трикулярного вузла - і передсердя, і в шлуночки. У такому разі настає різке порушення гемодинаміки у серці.
Механізми атріовентрикулярної затримки не з'ясовано. Можливо, впливає низька амплітуда ПД у клітинах-пейсмекерах даного вузла, сильна натрієва інактивація, великий опір міжклітинних контактів.
Далі збудження поширюється по пучку Гіса, ніжкам пучка Гіса та волокнам Пуркіньє. Волокна Пуркіньє контактують із скоротливими волокнами міокарда, і збудження передається з провідної системи на робочі м'язи.
Швидкість поширення збудження в серці така: від синусного вузла до атріовентрикулярного вузла – 0,5...0,8 м/с; в атріовентрикулярному вузлі – 0,02...0,05; за провідною системою шлуночків - до 4,0; у скоротливому м'язі шлуночків - 0,4 м/с.
Безпосередній зв'язок провідної системи серця з робочими кардіоміоцитами здійснюється за допомогою численних розгалужень волокон Пуркіньє. Передача сигналів відбувається електричним шляхом із невеликою затримкою. Ця затримка збудження сприяє підсумовуванню імпульсів, що неодночасно надходять по волокнах Пуркіньє, і забезпечує кращу синхронізацію процесу збудження робочого міокарда.
У робочому міокарді є контакти між торцями, і бічними поверхнями волокон. Тому збудження від основних стволів провідної системи (ніжок пучка Гіса) практично одночасно поширюється на правий та лівий шлуночки, забезпечуючи їх одночасне скорочення.
Напрямок збудження всередині шлуночків різний у тварин різного виду. Так, у собак збудження спочатку виникає на відстані кількох міліметрів від внутрішньої поверхні м'язової стінки, а потім переходить до ендокарда та епікарда. У копитних (у кіз) напрям поширення збудження в товщі м'язової стінки змінюється багато разів, і безліч волокон у районах ендокарда, епікарда та в глибині стінки активується практично одночасно.
У міжшлуночковій перегородці збудження починається в
центральної частини і рухається до верхівки та атріовентрикулярної
перегородці, причому верхня частина шлуночків активується поз- ]
ж; однак на правій та лівій сторонах міжшлуночкової перегони
Порушення збудження виникає одночасно. j
Особливості поширення збудження у серці мають значення при аналізі електрокардіограми – запису біострумів серця.
Короткість. Скорочення – специфічна ознака збудження серцевого м'яза. Як і в інших м'язах, скорочення серцевих м'язових волокон починається після поширення потенціалу дії поверхнею клітинних мембран і є функцією міофібрил. Скорочувальна система міофібрилл представлена чотирма білками - актином, міозином, тро-поніном і тропоміозином. Скорочення міофібрил серця в принципі не відрізняється від скорочень скелетних м'язів згідно з теорією ковзання протофібрил Хакслі.
Суть теорії Хакслі полягає в ковзанні тонких актинових ниток в проміжки між товстими міозиновими нитками, ; що призводить до скорочення саркомера. При розслабленні м'язи актинові нитки відсуваються назад, займаючи вихідне положення. У механізмі ковзання актинових ниток має значення кальцій, депонований у саркоплазматичному ретикулумі.
Послідовність електричних та механічних процесів при скороченні серцевих м'язових волокон в даний час представляється в такий спосіб. Потенціал дії, що виник на поверхні мембрани м'язового волокна, по поперечних Т-трубочкам, які є вп'ячування зовнішньої мембрани, досягає системи поперечних трубочок, з'єднаних з цистернами саркоплазматичного ретикулума. Порожнини сарко-плазматичного ретикулуму не повідомляються ні з Т-трубочками, ні з інтерстиціальною рідиною та заповнені розчином із високим вмістом іонів кальцію. Порожнини Т-трубочок мають такий самий склад, що і міжклітинна рідина.
Під час збудження активуються натрієві канали в мембранах Т-трубочок і в міоплазму входять іони натрію та кальцію з міжклітинної рідини. Більшість вхідного кальцію не бере участь у скороченні міофібрил, а поповнює його запаси в саркоплазматичному ретикулумі. Під впливом потенціалу дії підвищується проникність мембрани саркоплазматичного ретикулуму та іони кальцію витікають з нього в міоплазму. Іони кальцію зв'язуються з тропоніном, що викликає конформаційні зміни у його молекулі. Зсув тропонін-тропоміозинового стрижня I забезпечує взаємодію ниток актину та міозину (нагадаємо, Щщо в розслабленому м'язі актинові волокна прикриті молеку-1 лами тропоніну і тропоміозину, що утворюють комплекс, що перешкоджає ковзанню протофібрил).
Після звільнення актинових ниток від блокування комплексом тропо-міозиновим міозинові головки приєднуються до відповідного центру актинових ниток під кутом 90°. Потім настає спонтанний поворот головки на 45 °, розвивається напруга і відбувається просування актинової нитки на один крок. Ці процеси здійснюються за рахунок енергії АТФ, причому розпад АТФ каталізується актоміозиновим комплексом, що має АТФ-азну активність.
Коли збудження припиняється, вміст іонів кальцію в міоплазмі знижується внаслідок роботи кальцієвого насоса та закачування кальцію в саркоплазматичний ретикулум, причому роботу кальцієвого насоса також витрачається енергія АТФ. В результаті зниження вмісту кальцію в міоплазмі тропо-міозиновий комплекс захищає активні центри актоміозинових ниток. Нитки міозину та актину відновлюють вихідне положення, і м'яз розслаблюється.
Викладена теорія скорочення серцевого м'яза багато в чому пояснює експериментальні та клінічні спостереження про вплив кальцію та магнію – його антагоніста на роботу серця. Відомо, що при перфузії ізольованого серця розчином, що не містить кальцію, воно зупиняється, а при додаванні кальцію перфузійний розчин скорочення відновлюються. Відомо також, що серцеві глюкозиди (наприклад, препарати наперстянки) збільшують проникність мембран для кальцію і цим відновлюють транспорт кальцію між саркоплазматичним ретикулумом, зовнішньою мембраною і міоплазмою.
Узгоджується з теорією м'язового скорочення та сприятливий вплив на серце макроергічних речовин, енергія яких використовується не тільки для механічного скорочення, але й для роботи іонних насосів – кальцієвого та калієво-натрієвого.
Скоротливі властивості серцевого м'яза дещо відрізняються від кістякових. Якщо скелетний м'яз реагує на роздратування відповідно до його сили, то серцевий м'яз підпорядковується закону Боудича «все чи нічого». Його суть полягає в тому, що на підпорогові подразнення серце не скорочується («нічого»), а на граничне роздратування відповідає максимальним скороченням («все»), і збільшення сили подразника не призводить до збільшення сили скорочення.
У скелетних м'язах закону «усі чи нічого» підпорядковуються окремі м'язові волокна. Справа в тому, що потенціал дії викликає звільнення кальцію із саркоплазматичного ретикулуму рівномірно по всій довжині волокна, тому воно скорочується повністю. Але в кістяковому м'язі є волокна з різним ступенем збудливості, тому при слабкому подразненні скорочуються не всі волокна і сумарне скорочення виявляється невеликим. У серцевому ж м'язі волокна робочого, тобто скорочувального, міокарда з'єднані міжклітинними контактами
(виростами плазматичних мембран), що сприяє практично одночасному поширенню потенціалу дії по всьому м'язі, і вона збуджується і скорочується як єдиний орган, будучи функціональним синцитієм.
Закон Боудича є скоріше правиломіз певними обмеженнями. При подпороговому подразненні скорочення, справді, немає, але у цей час починається активація натрієвих каналів і підвищується збудливість міокардіоцитів. Виникають місцеві потенціали можуть підсумовуватися і викликати поширюється потенціал дії. З іншого боку, сила скорочення серця, як відомо, непостійна і може змінюватися за умов життя.
Інша характерна особливістьсерцевого м'яза полягає в тому, що сила скорочення серця залежить від ступеня розтягування м'язових волокон під час діастоли, коли порожнини заповнюються кров'ю. Це – закон Франка – Старлінга. Зазначена закономірність пояснюється тим, що при розтягуванні серця кров'ю під час діастоли актинові нитки дещо витягуються з проміжків між міозиновими, і при подальшому скороченні зростає кількість поперечних містків, що генерують силу. Крім того, при розтягуванні серцевого м'яза в ній підвищується опір пружних елементів, і під час скорочення вони відіграють роль «пружини», збільшуючи силу скорочення.
Особливо важливе значеннязакон Франка - Старлінга має під час посиленої роботи серця, коли зростає обсяг крові, що надходить до нього під час діастоли. Збільшення сили скорочення призводить до того, що вся кров викидається при систолі шлуночків до артеріальних судин, інакше після кожного скорочення в серці залишалася б значна порція крові. За відсутності великого навантаження та невеликого об'єму кровотоку сила скорочення серця помірна. Таким чином, серце здатне регулювати в відомих межах силу скорочення залежно від об'єму кровотоку.
©2015-2019 сайт
Усі права належати їх авторам. Цей сайт не претендує на авторства, а надає безкоштовне використання.
Дата створення сторінки: 2017-04-01
Серцевий м'яз має наступні фізіологічні властивості: збудливість, провідність, скоротливість і автоматію.
Збудливість– це здатність (чи якість) реагувати на роздратування, тобто. збуджуватись. Ця властивість характерна для всіх збудливих тканин (нервів, м'язів, залізистих клітин), але різні тканини мають різну збудливість (це питання більш докладно розглядається в розділі «фізіологія збудливих тканин»). Будь-яка збудлива тканина при збудженні змінює свою збудливість і має наступні фази: абсолютна рефрактерність (відсутність збудливості), відносна рефрактерність (збудливість нижче за норму), супернормальність або екзальтація (підвищена збудливість). Тривалість цих фаз у різних тканин різна і має, як правило, важливе функціональне призначення. Так, у нервів і скелетних м'язів ці фази набагато коротші, ніж у серцевого та гладких м'язів.
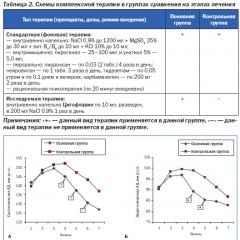
Нижче наводяться схематичні зображення (рис 1) зміни збудливості в різні періоди одиночного скорочення серцевого (пунктирна лінія) та скелетного (суцільна лінія) м'язів
Рис.1. 1-латентний період, 2-період скорочення, 3-період розслаблення
а) абсолютна рефрактерність
б) відносна рефрактерність
в) фаза супернормальності (екзальтації)
а також зіставлення (рис 2) фаз рефрактерності з фазами потенціалу дії скелетного (А) та серцевого (Б) м'язів.

Рис. 2. 1 - латентний період; 2 - фаза деполяризації; 3 - фаза реполяризації; 3а - плато (повільна деполяризація або початкова реполяризація); а) - абсолютна рефрактерність; б) відносна рефрактерність; в) фаза супернормальності (або фаза екзальтації).
Під час фази абсолютної рефрактерності тканина не збудлива, під час відносної рефрактерності збудливість знижена і вона не відновилася ще до норми. Наявність тривалої абсолютної рефрактерності у серцевого м'яза є причиною, що оберігає серце від повторного збудження (а отже, скорочення) у період систоли. Серце набуває здатність повторного скорочення на приходить імпульс під час діастоли, тобто. у фазу відносної рефрактерності, у цей період виникає так звана екстрасистола (додаткова систола). Після екстрасистоли слід компенсаторна пауза за рахунок випадання одного природного скорочення, оскільки черговий імпульс потрапляє на абсолютну рефрактерність екстрасистоли. Це явище частіше спостерігається при шлуночковій екстрасистолії та тахікардії. Екстрасистоли за походженням можуть бути надшлуночковими (із синусного вузла, передсердь або атріовентрикулярного вузла) та шлуночковими. Екстрасистолія, як правило, супроводжується аритмією, яка при деяких захворюваннях серця (інфаркт міокарда, гіпокаліємія, розтягнення шлуночків тощо) може переходити у фібриляцію (тріпотіння та мерехтіння передсердь або шлуночків). Найбільша небезпека виникнення цих явищ спостерігається тоді, коли екстрасистола потрапляє у так званий «вразливий період». Таким уразливим місцем або періодом вважається фаза реполяризації шлуночків і відповідає висхідній частині зубця Т на ЕКГ. За наявності ектопічних зон ймовірність виникнення фібриляції шлуночків багаторазово зростає.
М'язова тканина передсердь і шлуночків поводиться як функціональний синцитій, а вставні диски між кардіоміоцитами не перешкоджають проведенню збудження і відбувається одночасне збудження всіх клітин. Тому наступною особливістю збудливості серцевого м'яза є те, що серце працює за законом «все чи нічого», тоді як скелетний м'яз і нерви не підкоряються цьому закону (лише окремі волокна скелетних м'язів та нервів функціонують за законом «все чи нічого»).
Автоматизм. Ритмічні скорочення серця обумовлені імпульсами, що генеруються у самому серці. Серце жаби, поміщене в рингерівський (фізіологічний) розчин, може скорочуватися в колишньому ритмі тривалий час. Ізольоване серце теплокровних тварин також може скорочуватися тривало, але потрібно дотримання низки умов: пропускати (перфузувати) Рінгер-Локковський розчин під тиском через судини серця (канюля в аорті), tº розчину = 36-37º, через розчин пропускати кисень або просто повітря (аерація ), у розчині повинна міститися глюкоза. У нормі ритмічні імпульси утворюються лише спеціалізованими клітинами водія ритму серця (пейсмекера), яким є синоатріальний вузол (СА вузол). Проте за умов патології інші ділянки провідної системи серця здатні самостійно генерувати імпульси. Явища автоматизму цілком і повністю залежить від провідної системи серця, тобто. вона виконує також функцію проведення, забезпечує таким чином властивість провідності.Як поширюється збудження за провідною системою серця до робочого міокарда? Від пейсмекера - синоатріального вузла, який розташований у стінці правого передсердя біля місця впадання в нього верхньої порожнистої вени, збудження спочатку поширюється робочим міокардом обох передсердь. Єдиним шляхом подальшого поширення збудження є атріовентрикулярний вузол. Тут відбувається невелика затримка – 0,04-0,06 с (атріовентрикулярна затримка) проведення збудження. Ця затримка має важливого значення для послідовного (не одночасного) скорочення передсердь і шлуночків. Завдяки цьому кров із передсердь може надійти до шлуночків. Якби не було цієї затримки, то відбувалося б одночасне скорочення передсердь і шлуночків, оскільки останні розвивають значний порожнинний тиск, то кров не змогла б надійти з передсердь у шлуночки. Пучок Гіса, його ліва і права ніжки та волокна Пуркіньє проводять імпульси зі швидкістю приблизно 2 м/с, і різні ділянки шлуночків збуджуються синхронно. Швидкість поширення імпульсу від субендокардіальних закінчень волокон Пуркіньє по робочому міокарду становить близько 1 м/с. Середній ритм серця в нормі, а отже, кількість імпульсів у синоатріальному вузлі становить 60-80 за 1 хв. При блокаді передачі імпульсів від СА вузла пейсмекерну функцію перебирає АВ-вузол з ритмом близько 40-50 за 1 хв. Якщо буде вимкнений і цей вузол, то пейсмекер стає пучок Гіса, при цьому частота серцевих скорочень буде 30-40 в хвилину. Але навіть волокна Пуркіньє можуть спонтанно збуджуватися (20 за 1 хв.) при випаданні функції пучків Гіса.
СА-вузол називають номотопним (нормально розташованим) центром автоматії, а вогнища порушення в інших відділах провідної системи серця – гетеротопними (ненормально розташованими) центрами. Ці ритми виникають не за рахунок основного водія (СА-вузла) і вони звуться «замісних ритмів». Крім перелічених гетеротопних центрів у патології (інфаркт міокарда, гіпокаліємія, розтяг) можуть з'являтися ектопічні водії ритму серця. Вони локлізуються поза провідної системи серця. За повного зникнення автоматизму серця застосовуються штучні водії ритму серця, тобто. штучне електричне подразнення шлуночків шляхом подачі струму через інтактну грудну клітину, або через імплантовані електроди. Таке штучне роздратування серця іноді застосовується роками (мініатюрні водії ритму серця, розташовані під шкірою та працюють від батарейок). Здатність серця збуджуватися з допомогою автоматизму мало велике значення розробки стратегії і тактики хірургічної пересадки серця. Спочатку ці дослідження були проведені Кулябком, Неговським та Синіциним.
СКОРОТИМІСТЬ.Серце скорочується на кшталт одиночного скорочення, тобто. одне скорочення одне подразнення. Скелетний м'яз скорочується тетанічно. Така особливість серцевого м'яза обумовлена тривалою абсолютною рефрактерністю, яка займає всю систолу. Скорочення передсердь та шлуночків має послідовний характер. Скорочення передсердь починається в області усть порожнистих вен, і кров рухається тільки в одному напрямку, а саме в шлуночки через передсердно-шлуночкові отвори. У цей час гирла порожніх вен стискаються, і кров надходить у шлуночки. На момент діастоли шлуночків атріовентрикулярні клапани відкриваються. При скороченні шлуночків кров спрямовується у бік передсердь і закриває стулки цих клапанів. Клапани що неспроможні відкритися у бік передсердь, т.к. цьому перешкоджають сухожильні нитки, які прикріплюються до сосочкових м'язів. Підвищення тиску в шлуночках при їх скороченні призводить до вигнання крові з правого шлуночка в легеневу артерію, та якщо з лівого шлуночка – в аорту. У гирлах цих судин є напівмісячні клапани. Ці клапани розправляються в момент діастоли шлуночків за рахунок зворотного струму крові у бік шлуночків. Ці клапани витримують великий тиск (особливо аортальний) і не пропускають кров з аорти та легеневої артерії у шлуночки. Під час діастоли передсердь та шлуночків тиск у камерах серця падає і кров з вен надходить у передсердя, а потім у шлуночки.
Серцевий м'яз, так само як і скелетний, має збудливість, провідність і скоротливість, але ці властивості серцевого м'яза мають свої особливості. Серцевий м'яз скорочується повільно і працює в режимі одиночних скорочень, а не титанічних як скелетний. Значення цього легко зрозуміти, якщо згадати, що серце під час своєї роботи перекачує кров із вен в артерії і має наповнюватися кров'ю у проміжках між скороченнями.
Якщо серце дратувати частими ударами електричного струму, то воно на відміну від кістякових м'язів не приходить у стан безперервного скорочення: спостерігаються окремі більш менш ритмічні скорочення. Це пояснюється тривалою рефрактерною фазою, властивою серцевому м'язі.
Рефрактерною фазою називається період не збудливості, коли серце втрачає здатність відповідати збудженням та скороченням на нове подразнення.
Ця фаза триває весь період систоли шлуночка. Якщо в цей час дратувати серце, то ніякої відповіді не буде. На подразнення, нанесене в період діастоли, серце, не встигнувши розслабитися, відповідає новим позачерговим скороченням-екстрасистолою, після якої слідує тривала пауза, звана компенсаторною.
Серце має автоматизм. Це означає, що імпульси до скорочення виникають у ньому самому, тоді як до скелетних м'язів вони приходять по рухових нервах із центральної нервової системи. Якщо перерізати всі нерви, що підходять до серця, або навіть відокремити його від організму, воно тривало ритмічно скорочуватиметься.
Електрофізіологічними дослідженнями встановлено, що у клітинах провідної системи серця ритмічно виникає деполяризація. клітинної мембрани, що обумовлює появу збудження, що спричиняє скорочення мускулатури серця.
Провідна система серця
Система, що проводить збудження в серці, складається з атипових м'язових волокон, що володіють автоматизмом, і включає синусно-передсердний вузол, розташований в області впадання порожнистих вен, передсердно-шлуночковий вузол, розташований у правому передсерді, поблизу його межі зі шлуночками, і передсердно- пучок. Останній, починаючись від однойменного вузла, проходить міжпередсердну та міжшлуночкову перегородки та ділиться на дві ніжки – праву та ліву. Ніжки опускаються під ендокардом міжшлуночковою перегородкою до верхівки серця, де гілкуються і у вигляді окремих волокон - провідних серцевих міоцитів (волокна Пуркіньє) поширюються під ендокардом по всьому шлуночку.
В серці здорової людинизбудження виникає синусно-передсердному вузлі. Цей вузол називають водієм ритму. По пучку атипових м'язових волокон воно поширюється до передсердно-шлуночкового вузла, а від нього по передсердно-шлуночковому пучку - до міокарда шлуночків. У передсердно-шлуночковому вузлі швидкість проведення збудження помітно знижується, тому передсердя встигають скоротитися, перш ніж почнеться систола шлуночків. Таким чином, система, що проводить збудження, не тільки породжує імпульси збудження в серці, але й регулює послідовність скорочень передсердь та шлуночків.
Провідну роль синусно-передсердного вузла в автоматизмі серця можна показати досвіді: при місцевому зігріванні області вузла діяльність серця прискорюється, а при охолодженні уповільнюється. Зігрівання та охолодження інших частин серця не впливає на частоту його скорочень. Після руйнування синусно-передсердного вузла діяльність серця може тривати, але у повільному ритмі - 30-40 скорочень за хвилину. Водієм ритму стає передсердно-шлуночковий вузол. Ці дані свідчать про градієнт автоматизму, у тому, що автоматизм різних відділів системи, що проводить порушення різних.